O pé de atleta (Tinea pedis) é uma infeção nos pés causada por um fungo que cresce na pele e sob as unhas.
Os fungos responsáveis por esta infeção concentram-se, sobretudo, em locais húmidos e abafados. O fungo pode existir na pele, contudo, apenas se desenvolve se as condições forem propícias.
O pé de atleta é uma doença comum, constituindo a forma mais habitual de infeção cutânea, ocorrendo com mais frequência e gravidade nos meses quentes do ano. É uma doença contagiosa, transmissível por contato direto ou de forma indireta, através de meias, sapatos, toalhas e superfícies como piscinas e duches. O calor e a humidade predispõem a proliferação do fungo, pelo que o risco de infeção aumenta quando existe sudação abundante e calçado oclusivo, que impede a dispersão do calor e a evaporação da humidade.
Os indivíduos que utilizam equipamentos públicos, como piscinas e balneários, correm mais risco de contrair este tipo de infeção. Desportos como a corrida de longa distância podem provocar trauma crónico que favorece a penetração do fungo nas camadas externas da pele.
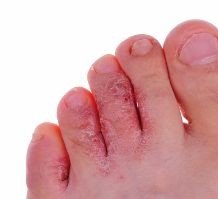 Pé com lesões provocadas por pé de atleta.
Pé com lesões provocadas por pé de atleta.Os fungos que mais frequentemente causam pé de atleta são dos géneros Epidermophyton e Trichophyton.
Causas de Pé de Atleta
As condições favoráveis ao desenvolvimento dos fungos são a humidade e o calor. Uma deficiente ventilação dos pé, assim como pés húmidos, favorecem a infeção.
Existem algumas outras circunstâncias que favorecem o risco de infeção:
- Usar sapatos fechados, principalmente se forem de plástico.
- Permanecer com os pés molhados por longos períodos.
- Transpiração excessiva.
- Desenvolver uma pequena ferida na pele ou na unha.
Sintomas de Pé de Atleta
Há diversas formas clínicas do pé de atleta:
Forma Crónica intertriginosa – é a forma mais comum. Manifesta-se por:
- Descamação ou maceração dos espaços e pregas entre os dedos, com fissura frequente.
- Mau cheiro, prurido e sensação de ardor no pé.
- A infeção desenvolve-se tipicamente entre o 4º e o 5º dedo, podendo estender-se aos outros dedos e à planta do pé.
- Pode haver infeção bacteriana secundária.
Forma Crónica Hiperqueratósica
- Eritema discreto, com envolvimento da planta do pé, dorso e calcanhar.
- As plantas dos pés podem ficar secas e escamosas.
Forma Vesicular
- Pequenas vesículas ou vesicopústulas perto do peito do pé e na superfície plantar.
- A pele escama nestas áreas e entre os dedos.
- Esta forma está ativa no verão e inativa durante o resto do ano.
Forma aguda ulcerativa
- Ulcerações maceradas, em carne viva, exsudativas (que deitam líquido), na planta do pé.
- Cheiro ativo.
- Dor e erupção com pus.
- Este tipo de pé de atleta acarreta normalmente infeção bacteriana e impede frequentemente o doente de caminhar.
O pé de atleta afeta as pessoas de formas muito diversificadas:
- Em certos casos, a pele entre os dedos dos pés pode apresentar um aspeto avermelhado e escamoso acompanhado de fendas.
- Para além do tom avermelhado, a infeção pode manifestar-se sob a forma de bolhas na pele.
- Sensação de queimadura ou dor.
- Prurido intenso.
- O fungo pode infetar a unha, provocando descoloração, descamação e grossura das unhas. As unhas podem enfraquecer e chegar a cair. A infeção nas unhas é difícil de tratar.
Inchaço no pé e aumento de temperatura do mesmo podem indicar uma infeção bacteriana, bem como a presença de pus e de febre.
Pessoas com diabetes e sistema imunológico debilitado devem ter especial atenção às complicações provenientes do pé de atleta.
Tratamento do Pé de Atleta
O diagnóstico do pé de atleta é normalmente clínico. Nos casos em que seja necessário, pode realizar-se:
- Cultura da pele.
- Biópsia da lesão.
O tratamento faz-se à base de pomadas ou comprimidos antifúngicos (que geralmente contêm miconazol, clotrimazol ou tolnaftato).
Para prevenir o aparecimento ou o reaparecimento do fungo, deve-se:
- Manter os pés limpos e secos, principalmente entre os dedos.
- Lavar os pés cuidadosamente com sabonete e água, secando a área por completo (o ideal é fazê-lo duas vezes por dia).
- Usar meias de algodão limpas e trocar as meias e o calçado sempre que necessário, de forma a manter os pés secos.
- Usar calçado bem ventilado e, de preferência, feito de materiais naturais como o couro. Evitar os sapatos de plástico.
- Uso de chinelos em chuveiros ou piscinas públicas.
- Se a infeção não melhorar depois de 2 a 4 semanas, podem ser necessários antifúngicos mais fortes como cetoconazol ou terbinafina.
As infeções bacterianas, como linfangite e linfandenite, podem exigir antibiótico.
Artigo revisto e validado por Isabel Braizinha, especialista em Medicina Geral e Familiar.

Conteúdo revisto
pelo Conselho Científico da AdvanceCare.
Downloads
Consulte os nossos guias para hábitos saudáveis:





