A Retinopatia Diabética (RD) é a mais conhecida complicação microvascular da Diabetes mellitus (uma doença metabólica caracterizada por um elevado nível de glicose no sangue, o que origina uma micro-angiopatia nos vasos sanguíneos da retina).
Há dois estádios principais da retinopatia diabética:
- Não-proliferativa – na retinopatia diabética não-proliferativa o doente tem visão normal. Os vasos sanguíneos da retina danificados acumulam depósito de proteínas e gordura, podendo romper e causar hemorragias intra-retinianas. Se qualquer um dos líquidos extravasados for para a região central da retina (chamada mácula), a visão será afetada. Esta condição é chamada edema da mácula. O edema macular diabético (EDM) com atingimento do centro da visão leva, regra geral, à disfunção visual, sendo a principal causa de cegueira em Portugal.
- Proliferativa – na retinopatia diabética proliferativa há o crescimento de vasos sanguíneos anormais, que invadem o conteúdo gelatinoso do olho (o vítreo). Os vasos proliferativos rompem-se frequentemente, causando hemorragia vítrea, que pode diminuir significativamente a visão. O tecido fibroso pode crescer sobre os novos vasos sanguíneos e distorcer a visão. Ocasionalmente, esse tecido fibroso pode contrair-se, puxando a retina e causando um descolamento da mesma por tração.
A forma proliferativa pode provocar:
- Hemorragia vítrea.
- Tração da retina.
- Descolamento da retina.
- Glaucoma.
- Cegueira.
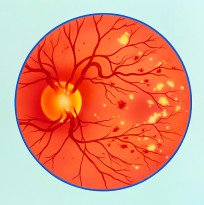 Retinopatia diabética onde se vê a descoloração do fundo da retina (ou ponto cego, a amarelo). As manchas vermelhas
representam hemorragias.
Retinopatia diabética onde se vê a descoloração do fundo da retina (ou ponto cego, a amarelo). As manchas vermelhas
representam hemorragias.A Retinopatia diabética resulta dos efeitos da diabetes nos vasos sanguíneos da retina.
Causas de Retinopatia Diabética
A Retinopatia Diabética é provocada quer pela diabetes tipo I, quer pela Diabetes tipo II.
Sintomas de Retinopatia Diabética
A RD pode evoluir sem sintomas visuais até às fases mais avançadas. Os sintomas normalmente incluem:
- Diminuição da visão.
- Flutuação.
- Visão turva.
- Perturbações do campo visual.
Tratamento de Retinopatia Diabética
O diabético tipo I deve fazer um exame oftalmológico anual nos primeiros cinco anos desde a data do diagnóstico. O diabético tipo II deve fazer este exame na época do diagnóstico da doença principal.
A angiofluoresceinografia permite a observação dos vasos da retina.
Numa primeira fase de tratamento está apenas recomendada:
- Vigilância e controlo metabólico.
Em fases mais avançadas de Retinopatia Diabética, encontra-se indicada:
- Terapia com laser (o laser reduz em 50% o risco de perda grave de visão).
Em caso de descolamento da retina encontra-se indicado:
- Tratamento cirúrgico.
Em casos de Edema Macular Diabético, encontra-se indicado:
- Tratamento com injeção intraocular de fármacos (anti-VEGF/corticóides).
- Terapêutica combinada com laser.
A retinopatia não-proliferativa deve ser tratada com fotocoagulação com laser.
A retinopatia diabética proliferativa deve ser tratada com cirurgia de vitrectomia.
O controlo rigoroso dos níveis de açúcar no sangue atrasa o desenvolvimento e a progressão da retinopatia diabética. É obrigatório o exame anual do fundo do olho em todos os doentes diabéticos. A partir de 5 anos de doença é recomendada a realização de angiofluoresceinografia, exame que permite observar de forma precoce a existência das microhemorragias e microaneurismas.
Artigo revisto e validado pelo especialista em Medicina Geral e Familiar José Ramos Osório.

Conteúdo revisto
pelo Conselho Científico da AdvanceCare.
Downloads
Consulte os nossos guias para hábitos saudáveis: